Aan De Beademing Op De Ic
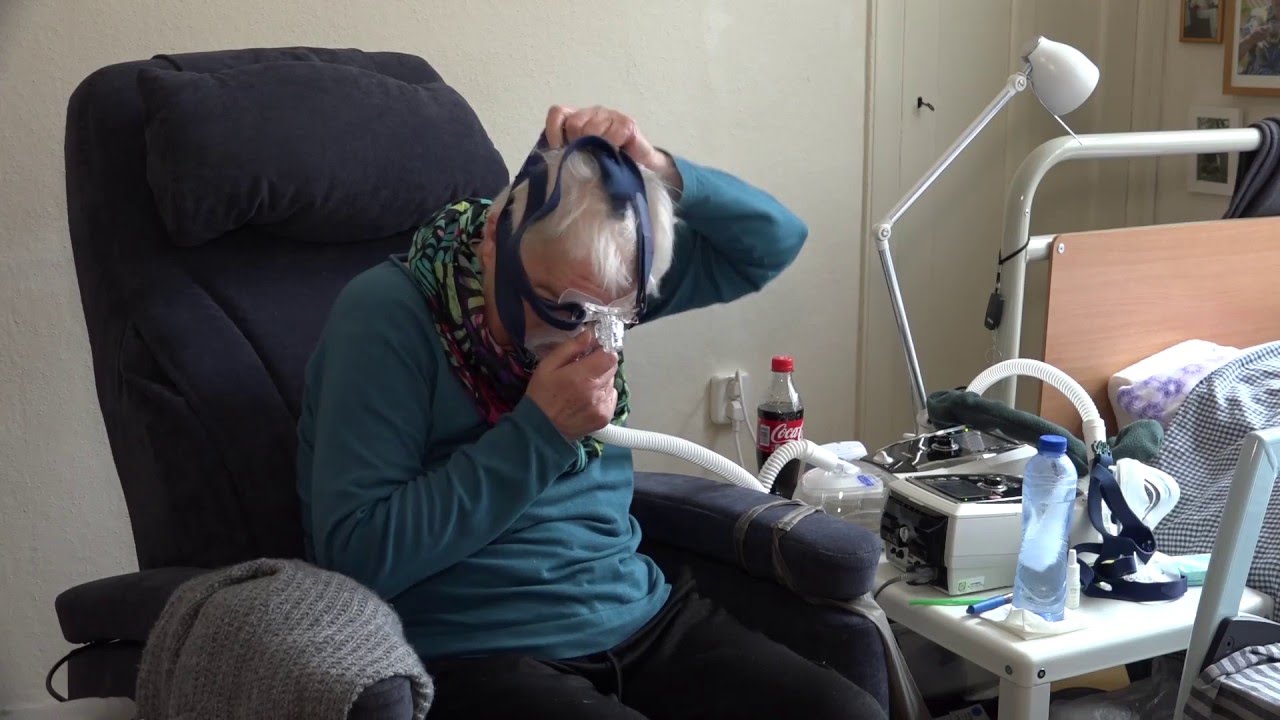
De Intensive Care (IC) is een afdeling in het ziekenhuis waar patiënten worden behandeld die ernstig ziek zijn en intensieve medische zorg nodig hebben. Eén van de meest ingrijpende behandelingen die op de IC wordt toegepast, is beademing. Deze behandeling is bedoeld om de ademhaling te ondersteunen of over te nemen wanneer een patiënt dit zelf niet meer voldoende kan. Dit artikel geeft een overzicht van wat beademing op de IC inhoudt, waarom het nodig is, hoe het werkt, en wat de mogelijke gevolgen en overwegingen zijn.
Waarom Beademing Op De IC Noodzakelijk Is
Beademing op de IC is een levensreddende interventie. Het wordt toegepast bij patiënten met verschillende aandoeningen die leiden tot ademhalingsfalen. Dit kan veroorzaakt worden door:
- Longaandoeningen: Denk aan ernstige longontsteking (pneumonie), Acute Respiratory Distress Syndrome (ARDS), of een verergering van chronische obstructieve longziekte (COPD).
- Hartproblemen: Ernstig hartfalen kan leiden tot vochtophoping in de longen (longoedeem) waardoor ademen bemoeilijkt wordt.
- Neurologische aandoeningen: Aandoeningen zoals een beroerte (CVA), Guillain-Barré syndroom, of spierziekten kunnen de ademhalingsspieren verzwakken.
- Trauma: Ernstig letsel, bijvoorbeeld aan de borstkas of het hoofd, kan de ademhaling belemmeren.
- Overdosering of vergiftiging: Bepaalde medicijnen of giftige stoffen kunnen de ademhaling onderdrukken.
- Na een grote operatie: Soms is beademing nodig direct na een grote operatie, bijvoorbeeld om de patiënt te stabiliseren of omdat de gebruikte medicatie de ademhaling beïnvloedt.
Kortom, beademing is nodig wanneer de longen niet meer in staat zijn om voldoende zuurstof in het bloed te krijgen en koolstofdioxide af te voeren, of wanneer de patiënt niet in staat is om zelfstandig te ademen.
Hoe Werkt Beademing Op De IC?
Er zijn twee hoofdtypen van beademing op de IC: invasieve en non-invasieve beademing.
Invasieve Beademing
Bij invasieve beademing wordt een endotracheale tube (een buisje) ingebracht via de mond of neus in de luchtpijp. Soms is een tracheotomie (een opening in de luchtpijp via een chirurgische ingreep in de hals) nodig, vooral bij langdurige beademing. De tube wordt aangesloten op een beademingsmachine (ventilator). Deze machine neemt de ademhaling geheel of gedeeltelijk over.
De beademingsmachine kan op verschillende manieren worden ingesteld, afhankelijk van de behoeften van de patiënt. Enkele belangrijke instellingen zijn:
- Ademfrequentie: Het aantal ademhalingen per minuut dat de machine geeft.
- Tidal volume: De hoeveelheid lucht die bij elke ademhaling wordt ingeblazen.
- FiO2 (Fraction of Inspired Oxygen): Het percentage zuurstof in de ingeblazen lucht.
- PEEP (Positive End-Expiratory Pressure): Een continue positieve druk in de longen om te voorkomen dat de longblaasjes aan het einde van de uitademing dichtklappen.
Het IC-team, bestaande uit artsen en verpleegkundigen, monitort de patiënt continu om de beademingsinstellingen aan te passen en ervoor te zorgen dat de beademing effectief is. Ze kijken naar parameters zoals de zuurstofsaturatie, de koolstofdioxidespiegel in het bloed, en de ademhalingsinspanning van de patiënt zelf.
Non-Invasieve Beademing (NIV)
Non-invasieve beademing wordt toegediend via een masker dat over de neus en/of mond wordt geplaatst. Het grote voordeel is dat er geen tube in de luchtpijp hoeft te worden ingebracht. NIV is geschikt voor patiënten die nog een zekere mate van eigen ademhaling hebben en die ondersteuning nodig hebben om hun ademhaling te verbeteren.
NIV wordt vaak gebruikt bij patiënten met COPD, longontsteking, of hartfalen. Het helpt om de ademhalingsspieren te ontlasten en de gasuitwisseling in de longen te verbeteren. Echter, NIV is niet geschikt voor alle patiënten. Het is bijvoorbeeld minder effectief bij patiënten die erg benauwd zijn, een verminderd bewustzijn hebben, of veel slijm produceren.
Mogelijke Risico's En Complicaties Van Beademing
Hoewel beademing levensreddend kan zijn, zijn er ook mogelijke risico's en complicaties verbonden aan deze behandeling:
- Beademingsgeassocieerde pneumonie (VAP): Een longontsteking die ontstaat doordat bacteriën via de endotracheale tube de longen kunnen bereiken. Strenge hygiëneprotocollen en regelmatige mondverzorging zijn essentieel om VAP te voorkomen.
- Barotrauma: Beschadiging van de longen door te hoge druk tijdens de beademing. Dit kan leiden tot een klaplong (pneumothorax) of andere longbeschadigingen.
- Spierzwakte: Langdurige beademing kan leiden tot verzwakking van de ademhalingsspieren en andere spieren in het lichaam. Daarom is revalidatie en mobilisatie belangrijk, zodra de patiënt stabiel genoeg is.
- Schade aan de luchtpijp: De endotracheale tube kan irritatie en schade aan de luchtpijp veroorzaken, vooral bij langdurige beademing.
- Delier: Verwardheid en desoriëntatie, vaak veroorzaakt door de ziekte, medicatie en de IC-omgeving. Delier kan het herstel bemoeilijken.
Het IC-team doet er alles aan om deze risico's te minimaliseren door middel van strikte protocollen en continue monitoring.
Het Ontwennen Van De Beademing (Weaning)
Zodra de onderliggende aandoening van de patiënt verbetert, wordt er gestart met het afbouwen van de beademing, ook wel weaning genoemd. Dit is een geleidelijk proces waarbij de beademingsondersteuning langzaam wordt verminderd. Het doel is om de patiënt weer zelfstandig te laten ademen.
Het weaningproces kan complex zijn en vereist een individuele aanpak. Het IC-team beoordeelt dagelijks of de patiënt klaar is voor een weaningtrial, waarbij de beademingsondersteuning tijdelijk wordt verminderd om te kijken hoe de patiënt reageert. Als de patiënt de trial goed verdraagt, wordt de beademing verder afgebouwd. Als de patiënt het moeilijk heeft, wordt de beademing weer teruggezet naar de vorige instellingen en wordt er later opnieuw geprobeerd.
Factoren die van invloed zijn op het weaningproces zijn onder meer de ernst van de onderliggende aandoening, de conditie van de longen, de spierkracht, en de algehele gezondheidstoestand van de patiënt. Sommige patiënten kunnen snel van de beademing worden ontwend, terwijl anderen meer tijd en ondersteuning nodig hebben.
Real-World Voorbeelden En Data
Data uit Nederlandse IC's laten zien dat beademing een veelvoorkomende behandeling is. Tijdens de COVID-19 pandemie was er een significante toename van het aantal IC-opnames en beademingsduur. De overlevingskansen van patiënten aan de beademing variëren sterk, afhankelijk van de onderliggende aandoening en de algehele gezondheidstoestand. Zo hebben patiënten met ARDS, een ernstige vorm van longfalen, vaak een lagere overlevingskans dan patiënten met COPD die beademd worden vanwege een infectie. Een onderzoek gepubliceerd in het *Nederlands Tijdschrift voor Geneeskunde* toonde aan dat vroegtijdige mobilisatie en revalidatie op de IC de spierkracht en het herstel van patiënten aan de beademing significant kan verbeteren.
Een voorbeeld is de casus van meneer Jansen, een 70-jarige man met COPD die werd opgenomen op de IC met een ernstige longontsteking. Hij werd aan de beademing gelegd en kreeg antibiotica. Na een week, toen zijn longontsteking begon te verbeteren, werd gestart met het weaningproces. Dit verliep moeizaam in verband met zijn COPD en de verzwakte ademhalingsspieren. Uiteindelijk, na twee weken intensieve inspanning van het IC-team en gerichte fysiotherapie, kon meneer Jansen succesvol van de beademing worden ontwend en kon hij de IC verlaten.
Conclusie
Beademing op de IC is een complexe en ingrijpende behandeling die wordt toegepast bij patiënten met ernstig ademhalingsfalen. Het kan levensreddend zijn, maar brengt ook risico's en complicaties met zich mee. Een multidisciplinair team van artsen, verpleegkundigen, en andere specialisten werkt nauw samen om de patiënt optimaal te behandelen en de risico's te minimaliseren. Het weaningproces is een cruciaal onderdeel van de behandeling en vereist een individuele aanpak.
Als naaste van een patiënt op de IC is het belangrijk om goed geïnformeerd te zijn over de behandeling en de mogelijke gevolgen. Stel vragen aan het IC-team en bespreek uw zorgen. Uw betrokkenheid en steun zijn van onschatbare waarde voor de patiënt.
Het is cruciaal dat er voldoende geïnvesteerd wordt in de IC-zorg, zodat er voldoende personeel en middelen beschikbaar zijn om patiënten de best mogelijke behandeling te bieden. We moeten blijven streven naar verbetering van de beademingstechnieken en het verminderen van de complicaties, zodat patiënten een zo goed mogelijk herstel kunnen doormaken.

Bekijk ook deze gerelateerde berichten:
- Definitie Van Kwaliteit Van Zorg
- Wat Voor Boom Is Een Kerstboom
- Wat Kan Een Baby Van 9 Maanden
- Guido Van Heulendonk De Kroon Met Twee Pieken
- Waar Worden Zonnepanelen Van Gemaakt
- Fraijlemaborg 133 1102 Cv Amsterdam
- Aslan The Lion The Witch And The Wardrobe
- Na Een Dubbele Punt Een Hoofdletter
- Nederlandse Zinnen Naar Duits Vertalen
- Emotionele Ontwikkeling Kind 4 Jaar
