Ontsteking Van De Dikke Darm
Heb je last van aanhoudende buikpijn, diarree, of bloed in je ontlasting? Mogelijk ervaar je symptomen van een ontsteking van de dikke darm, ook wel colitis genoemd. Dit artikel is bedoeld voor iedereen die vermoedt dat hij/zij colitis heeft, recentelijk gediagnosticeerd is, of gewoon meer wil weten over deze aandoening. We duiken diep in de oorzaken, symptomen, diagnose en behandelmogelijkheden, zodat je beter geïnformeerd bent en de juiste stappen kunt nemen voor je gezondheid.
Wat is een ontsteking van de dikke darm (Colitis)?
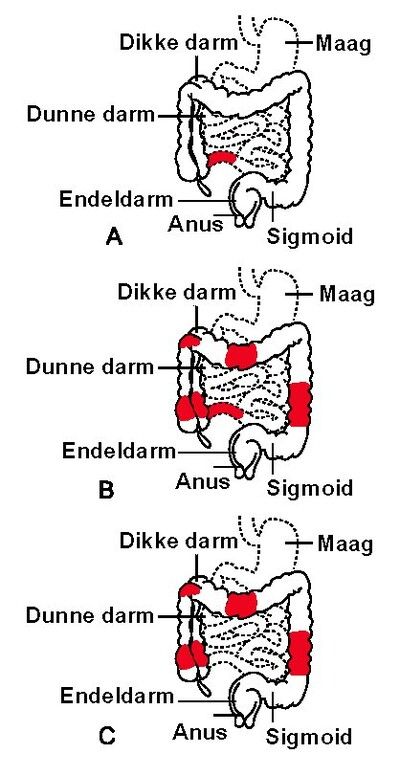
De dikke darm, ook wel colon genoemd, is een belangrijk onderdeel van je spijsverteringsstelsel. Het absorbeert water en elektrolyten uit verteerd voedsel en vormt de ontlasting. Wanneer de dikke darm ontstoken raakt, kan dit leiden tot een reeks ongemakkelijke en soms pijnlijke symptomen.
Colitis is een verzamelnaam voor verschillende aandoeningen die ontstekingen in de dikke darm veroorzaken. De meest voorkomende vormen zijn:
- Ulceratieve colitis: Een chronische ontsteking die zich beperkt tot de dikke darm en de endeldarm (rectum). Er ontstaan zweren (ulcera) in de binnenbekleding van de darm.
- De ziekte van Crohn: Een chronische ontsteking die het gehele spijsverteringskanaal kan aantasten, van de mond tot de anus, maar komt het meest voor in de dunne darm en de dikke darm. In tegenstelling tot ulceratieve colitis, kan de ziekte van Crohn alle lagen van de darmwand aantasten.
- Infectieuze colitis: Ontsteking veroorzaakt door een infectie met bacteriën, virussen of parasieten.
- Ischemische colitis: Ontsteking veroorzaakt door een verminderde bloedtoevoer naar de dikke darm.
- Microscopische colitis: Een vorm van colitis waarbij de dikke darm er bij een endoscopie normaal uitziet, maar microscopisch onderzoek van weefselmonsters (biopten) ontstekingscellen aantoont.
Oorzaken van Colitis
De precieze oorzaak van colitis is niet altijd duidelijk, maar verschillende factoren kunnen een rol spelen:
Ulceratieve colitis en de ziekte van Crohn:
- Genetische aanleg: Een familiegeschiedenis van inflammatoire darmziekten (IBD) verhoogt het risico. Bepaalde genen worden geassocieerd met een verhoogde kans op het ontwikkelen van deze aandoeningen.
- Immuunsysteem: Men vermoedt dat een overactief immuunsysteem, dat de darmwand aanvalt, een belangrijke rol speelt. In plaats van schadelijke indringers aan te vallen, valt het immuunsysteem de gezonde darmcellen aan, wat leidt tot ontsteking.
- Omgevingsfactoren: Roken, stress, bepaalde medicijnen en voeding kunnen mogelijk bijdragen aan het ontstaan of verergeren van de symptomen.
- Darmflora: Veranderingen in de samenstelling van de darmflora kunnen ook een rol spelen bij het ontstaan van IBD.
Infectieuze colitis:
- Bacteriën: Salmonella, E. coli, Shigella en Campylobacter zijn veelvoorkomende bacteriën die een infectie kunnen veroorzaken.
- Virussen: Norovirus en rotavirus kunnen ook colitis veroorzaken, vooral bij kinderen.
- Parasieten: Giardia en Entamoeba histolytica zijn voorbeelden van parasieten die een darmontsteking kunnen veroorzaken.
Ischemische colitis:
- Verminderde bloedtoevoer: Vernauwing van de bloedvaten, bijvoorbeeld door atherosclerose (aderverkalking), kan leiden tot een verminderde bloedtoevoer naar de dikke darm.
- Bloedstolsels: Bloedstolsels in de bloedvaten van de dikke darm kunnen de bloedtoevoer blokkeren.
- Lage bloeddruk: Een plotselinge daling van de bloeddruk kan de bloedtoevoer naar de dikke darm verminderen.
Microscopische colitis:
- Oorzaak onbekend: De exacte oorzaak is vaak onbekend, maar bepaalde medicijnen (zoals NSAID's) en auto-immuunziekten kunnen een rol spelen.
Symptomen van Colitis
De symptomen van colitis kunnen variëren afhankelijk van de oorzaak en de ernst van de ontsteking. Veelvoorkomende symptomen zijn:
- Buikpijn en krampen: Vaak hevige pijn, vooral in de onderbuik.
- Diarree: Waterige ontlasting, vaak met bloed, slijm of pus.
- Bloed in de ontlasting: Kan helderrood of donker van kleur zijn.
- Loze aandrang: Het gevoel dat je naar het toilet moet, terwijl er geen ontlasting is.
- Gewichtsverlies: Door verminderde eetlust en slechte opname van voedingsstoffen.
- Vermoeidheid: Als gevolg van de ontsteking en de slechte opname van voedingsstoffen.
- Koorts: Vooral bij infectieuze colitis.
- Misselijkheid en braken: Soms, vooral bij infectieuze colitis.
- Anemie (bloedarmoede): Door bloedverlies via de ontlasting.
- Huiduitslag, gewrichtspijn en oogproblemen: Kunnen voorkomen bij IBD (ulceratieve colitis en de ziekte van Crohn).
Let op: Als je last hebt van aanhoudende buikpijn, diarree met bloed, of andere verontrustende symptomen, is het belangrijk om zo snel mogelijk een arts te raadplegen.
Diagnose van Colitis
Om de diagnose colitis te stellen, zal de arts een aantal onderzoeken uitvoeren:
- Anamnese (vraaggesprek): De arts zal vragen stellen over je symptomen, medische voorgeschiedenis en familiegeschiedenis.
- Lichamelijk onderzoek: De arts zal je buik onderzoeken en luisteren naar je darmgeluiden.
- Bloedonderzoek: Om tekenen van ontsteking, infectie en bloedarmoede op te sporen. Ook kan het gehalte aan ontstekingsmarkers (zoals CRP en bezinking) worden bepaald.
- Ontlastingsonderzoek: Om bacteriën, virussen, parasieten en bloed in de ontlasting op te sporen.
- Endoscopie (coloscopie of sigmoïdoscopie): Een onderzoek waarbij een dunne, flexibele slang met een camera in de dikke darm wordt ingebracht om de binnenkant te bekijken. Tijdens de endoscopie kunnen ook weefselmonsters (biopten) worden genomen voor microscopisch onderzoek.
- Röntgenfoto's of CT-scan: Om de dikke darm te visualiseren en andere oorzaken van de symptomen uit te sluiten.
Behandeling van Colitis
De behandeling van colitis is afhankelijk van de oorzaak en de ernst van de ontsteking. Het doel van de behandeling is om de symptomen te verminderen, de ontsteking te onderdrukken en complicaties te voorkomen.
Medicijnen:
- Aminosalicylaten (zoals mesalazine): Verminderen de ontsteking in de dikke darm. Vooral effectief bij ulceratieve colitis.
- Corticosteroïden (zoals prednison): Krachtige ontstekingsremmers, maar hebben vaak bijwerkingen. Worden meestal gebruikt voor een korte periode om de ontsteking snel onder controle te krijgen.
- Immunomodulatoren (zoals azathioprine en methotrexaat): Onderdrukken het immuunsysteem en worden gebruikt om de ontsteking op lange termijn onder controle te houden.
- Biologicals (zoals infliximab en adalimumab): Medicijnen die specifieke ontstekingsstoffen in het lichaam blokkeren. Worden gebruikt bij IBD die niet reageert op andere behandelingen.
- Antibiotica: Bij infectieuze colitis veroorzaakt door bacteriën.
- Pijnstillers: Om de buikpijn te verlichten.
- Anti-diarree middelen: Om de diarree te verminderen.
Dieet en levensstijl:
- Aangepast dieet: Een diëtist kan helpen bij het samenstellen van een dieet dat de symptomen vermindert. Sommige mensen met colitis vinden baat bij het vermijden van bepaalde voedingsmiddelen, zoals lactose, gluten, suiker en bewerkte voedingsmiddelen.
- Voldoende drinken: Om uitdroging te voorkomen als gevolg van diarree.
- Stressmanagement: Stress kan de symptomen verergeren. Ontspanningstechnieken zoals yoga, meditatie en mindfulness kunnen helpen om stress te verminderen.
- Stoppen met roken: Roken verhoogt het risico op IBD en kan de symptomen verergeren.
Operatie:
In sommige gevallen is een operatie noodzakelijk, bijvoorbeeld bij:
- Ernstige ulceratieve colitis: Wanneer medicijnen niet effectief zijn of er complicaties optreden, zoals een perforatie van de darm. De dikke darm kan dan geheel of gedeeltelijk worden verwijderd.
- De ziekte van Crohn: Om vernauwingen (stricturen) in de darm te verwijderen of om abcessen te draineren.
- Ischemische colitis: Om beschadigd darmweefsel te verwijderen en de bloedtoevoer te herstellen.
Complicaties van Colitis
Onbehandelde colitis kan leiden tot ernstige complicaties:
- Bloedingen: Hevige bloedingen uit de dikke darm.
- Perforatie: Een scheur in de darmwand.
- Toxisch megacolon: Een ernstige verwijding van de dikke darm.
- Darmobstructie: Een blokkade in de darm.
- Verhoogd risico op darmkanker: Vooral bij langdurige ulceratieve colitis.
- Leverproblemen: Zoals primaire scleroserende cholangitis (PSC).
- Anemie: Door chronisch bloedverlies.
- Ondervoeding: Door slechte opname van voedingsstoffen.
Leven met Colitis
Leven met colitis kan een uitdaging zijn, maar met de juiste behandeling en ondersteuning is het mogelijk om een normaal en actief leven te leiden.
- Regelmatige controle: Bezoek regelmatig je arts voor controle en bespreek eventuele veranderingen in je symptomen.
- Medicatie trouw innemen: Het is belangrijk om je medicatie in te nemen zoals voorgeschreven, zelfs als je je goed voelt.
- Gezonde levensstijl: Eet gezond, beweeg voldoende en vermijd stress.
- Ondersteuning zoeken: Praat met je familie, vrienden of een therapeut over je gevoelens en ervaringen. Er zijn ook patiëntenorganisaties die ondersteuning bieden.
- Educatie: Informeer jezelf over colitis en de behandelmogelijkheden. Hoe beter je geïnformeerd bent, hoe beter je kunt omgaan met de aandoening.
Onthoud: Je bent niet alleen. Veel mensen leven met colitis en er is hulp beschikbaar. Met de juiste behandeling en ondersteuning kun je je leven weer in eigen hand nemen.
Bekijk ook deze gerelateerde berichten:
- De Landen Van De Wereld
- Oscar Et La Dame Rose
- Ds J Van Holten Nunspeet
- Cast Van Indiana Jones And The Temple Of Doom
- Openbaringen 21 Vers 4
- Around The World In 80 Days Wikipedia
- De Wolf En De 7 Geitjes
- Onder De Wiek Dirksland
- Donald Duck Spreekwoorden Poster Antwoorden
- Verschil Coban En Act Zwachtelen
