Verschil Ziekte Van Crohn En Colitis Ulcerosa
De ziekte van Crohn en colitis ulcerosa zijn beide chronische inflammatoire darmziekten (IBD), wat betekent dat ze langdurige ontstekingen in het spijsverteringskanaal veroorzaken. Hoewel ze veel symptomen delen, zijn er cruciale verschillen die belangrijk zijn voor de diagnose, behandeling en prognose. Dit artikel duikt dieper in deze verschillen.
Belangrijkste Verschillen Tussen Crohn en Colitis Ulcerosa
Het is essentieel om de verschillen te begrijpen, want ze bepalen welke behandelingen het meest effectief zijn en hoe de ziekte zich in de loop van de tijd zal ontwikkelen.
Locatie van de Ontsteking
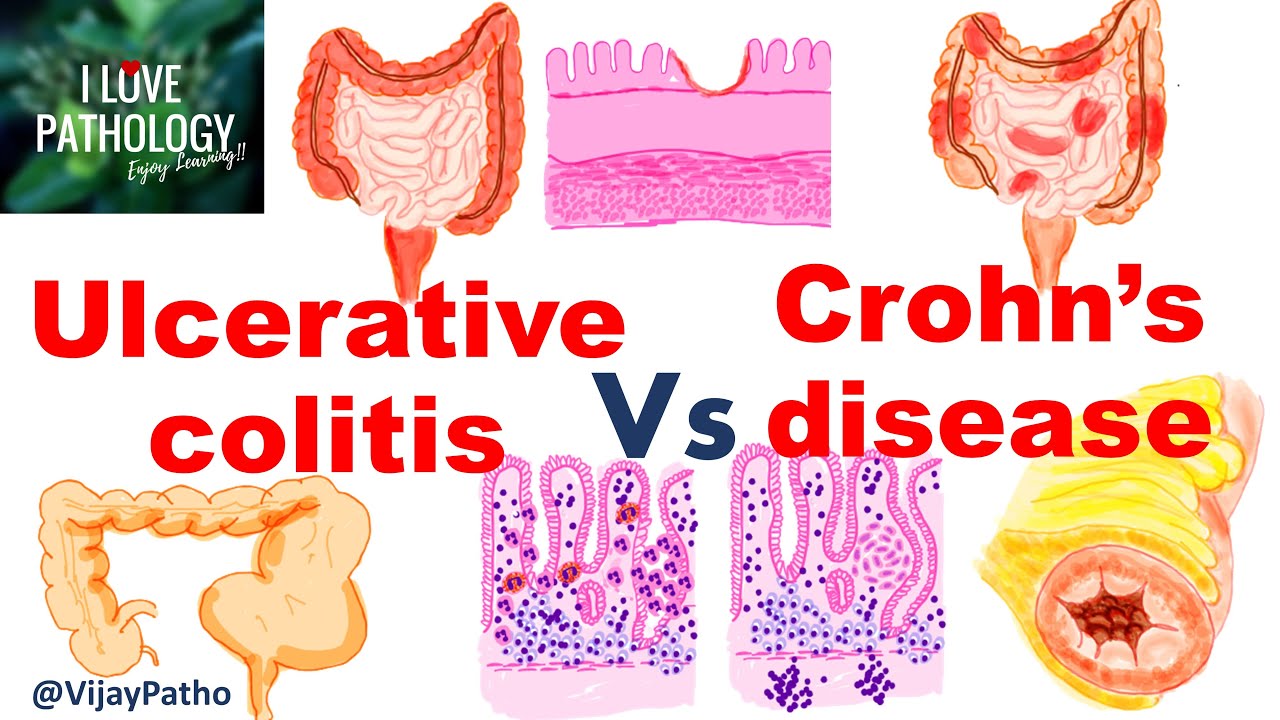
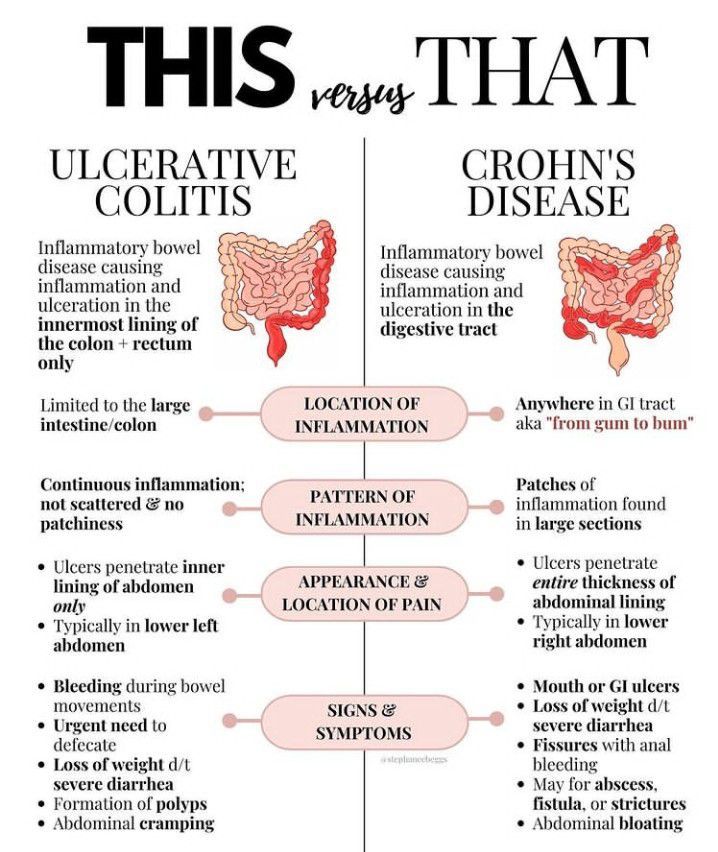
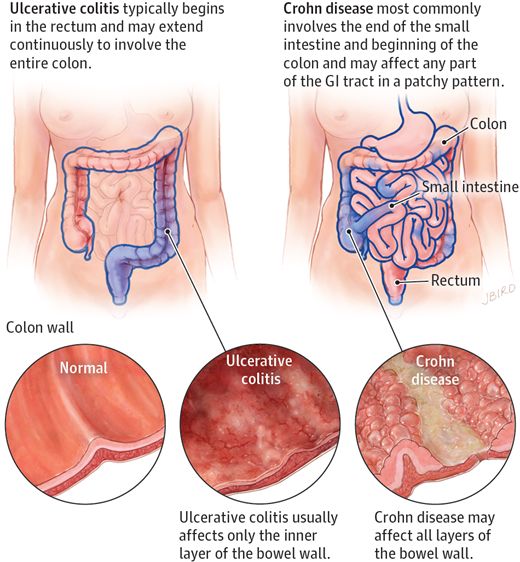
Dit is misschien wel het belangrijkste verschil. Colitis ulcerosa beperkt zich tot de dikke darm (colon) en het rectum. De ontsteking begint meestal in het rectum en verspreidt zich naar boven, door de dikke darm. De ontsteking is continu, wat betekent dat er geen gezonde stukken darm tussen de ontstoken gebieden zitten.
De ziekte van Crohn daarentegen, kan elk deel van het spijsverteringskanaal aantasten, van de mond tot de anus. De meest voorkomende locatie is de dunne darm (vooral het ileum, het laatste deel) en de dikke darm. Een kenmerkend aspect van Crohn is de 'skip lesions', wat betekent dat er gezonde stukken darm tussen de ontstoken gebieden zitten. Dit maakt de ziekte moeilijker te diagnosticeren en te behandelen.
Voorbeeld: Een patiënt met colitis ulcerosa heeft vaak last van bloederige diarree en pijn in de onderbuik. Een darmonderzoek (coloscopie) zal aantonen dat de binnenkant van de dikke darm rood, gezwollen en vol zweren is, en dat dit continu is vanaf het rectum. Bij een patiënt met Crohn kan de coloscopie aantonen dat er stukken gezonde darm zijn afgewisseld met ontstoken stukken, mogelijk in zowel de dikke als de dunne darm.
Diepte van de Ontsteking
Bij colitis ulcerosa is de ontsteking beperkt tot de binnenste laag van de darmwand, de mucosa. In ernstige gevallen kan de ontsteking zich uitbreiden naar de submucosa (de laag onder de mucosa), maar het reikt zelden tot de diepere spierlagen van de darmwand.
Bij de ziekte van Crohn is de ontsteking transmuraal, wat betekent dat het alle lagen van de darmwand aantast, van de mucosa tot de serosa (de buitenste laag). Deze transmurale ontsteking kan leiden tot complicaties zoals fistels (abnormale verbindingen tussen de darm en andere organen of de huid), stenoses (vernauwingen van de darm) en abcessen (ophopingen van pus).
Voorbeeld: Een Crohn patiënt kan een fistel ontwikkelen tussen de darm en de blaas, wat leidt tot urineweginfecties. Een colitis ulcerosa patiënt zal dit type complicaties minder snel ervaren.
Symptomen
Hoewel de symptomen overlappen, zijn er ook belangrijke verschillen.
Zowel Crohn als colitis ulcerosa kunnen de volgende symptomen veroorzaken:
- Diarree
- Buikpijn en krampen
- Bloedverlies via de anus
- Vermoeidheid
- Gewichtsverlies
- Koorts
Kenmerkende symptomen van colitis ulcerosa zijn vaak:
- Bloederige diarree (komt vaker voor en is vaak heviger dan bij Crohn)
- Loze aandrang (urgente drang om naar het toilet te gaan, zelfs als er geen ontlasting is)
Kenmerkende symptomen van de ziekte van Crohn kunnen zijn:
- Fistels en abcessen (vooral rond de anus)
- Stenoses (kunnen leiden tot verstoppingen en buikkrampen)
- Extra-intestinale manifestaties (ontstekingen buiten het spijsverteringskanaal, zoals gewrichtspijn, huidproblemen en oogontstekingen) komen vaker voor.
Data: Onderzoek toont aan dat perianale complicaties, zoals fistels, veel vaker voorkomen bij de ziekte van Crohn dan bij colitis ulcerosa. Evenzo komen extra-intestinale manifestaties bij ongeveer 25-40% van de Crohn patiënten voor, tegenover 10-20% bij colitis ulcerosa.
Diagnose
De diagnose van IBD is complex en omvat vaak een combinatie van onderzoeken.
Bloedonderzoek: Kan tekenen van ontsteking aantonen (verhoogd CRP, BSE) en helpen bij het uitsluiten van andere aandoeningen.
Ontlasting onderzoek: Kan infecties uitsluiten en ontstekingsmarkers meten (calprotectine).
Endoscopie (coloscopie, ileocoloscopie, sigmoïdoscopie): Hiermee kan de arts de binnenkant van de dikke darm en/of de dunne darm bekijken. Tijdens de endoscopie kunnen biopten worden genomen om de ontsteking onder de microscoop te beoordelen.
Radiologisch onderzoek (CT-scan, MRI-scan): Kan helpen bij het beoordelen van de omvang van de ontsteking en het opsporen van complicaties zoals fistels en abcessen. Vooral MRI-enterografie is nuttig voor het beoordelen van de dunne darm bij de ziekte van Crohn.
Capsule endoscopie: Hierbij slikt de patiënt een kleine camera in die foto's maakt van de dunne darm. Dit kan nuttig zijn als de diagnose niet duidelijk is na andere onderzoeken, vooral bij het vermoeden van Crohn in de dunne darm.
Belangrijk: De diagnose wordt gesteld op basis van het gehele plaatje van symptomen, onderzoeksresultaten en de bevindingen bij endoscopie en radiologisch onderzoek. Het is cruciaal dat de patholoog de biopten onderzoekt om de aard van de ontsteking te bepalen en andere oorzaken van darmontsteking uit te sluiten.
Behandeling
De behandeling van zowel Crohn als colitis ulcerosa is gericht op het verminderen van de ontsteking, het verlichten van de symptomen en het voorkomen van complicaties.
Medicijnen:
- Aminosalicylaten (5-ASA): Worden vaak gebruikt bij de behandeling van milde tot matige colitis ulcerosa. Ze zijn minder effectief bij Crohn.
- Corticosteroïden: Krachtige ontstekingsremmers die worden gebruikt om acute opflakkeringen te behandelen. Ze zijn niet geschikt voor langdurig gebruik vanwege de bijwerkingen.
- Immunomodulatoren (azathioprine, 6-mercaptopurine): Onderdrukken het immuunsysteem en worden gebruikt om de ziekte onder controle te houden en de behoefte aan corticosteroïden te verminderen.
- Biologische geneesmiddelen (TNF-alfa-remmers, integrine-antagonisten, interleukine-antagonisten): Gerichte therapieën die specifieke delen van het immuunsysteem blokkeren die betrokken zijn bij de ontsteking. Ze zijn effectief bij de behandeling van zowel Crohn als colitis ulcerosa, maar worden meestal gebruikt als andere behandelingen niet voldoende werken.
- JAK-remmers: Een nieuwere klasse medicijnen die de signalering van bepaalde enzymen (Janus kinasen) in de immuuncellen blokkeren. Wordt gebruikt bij colitis ulcerosa.
Dieet: Er is geen specifiek dieet dat IBD kan genezen, maar sommige mensen vinden dat bepaalde voedingsmiddelen hun symptomen verergeren. Een diëtist kan helpen bij het ontwikkelen van een gepersonaliseerd dieetplan.
Chirurgie:
- Colitis ulcerosa: Een proctocolectomie (het verwijderen van de dikke darm en het rectum) is een curatieve behandeling. Na de operatie kan de patiënt een ileo-anale pouch (een reservoir gemaakt van de dunne darm dat wordt verbonden met de anus) krijgen, of een ileostoma (waarbij de dunne darm wordt verbonden met een opening in de buikwand).
- Ziekte van Crohn: Chirurgie is geen curatieve behandeling omdat de ziekte na de operatie kan terugkeren. Chirurgie wordt meestal gebruikt om complicaties zoals stenoses, fistels en abcessen te behandelen.
Prognose
De prognose voor zowel Crohn als colitis ulcerosa varieert sterk van persoon tot persoon. Met de juiste behandeling kunnen de meeste mensen een goede kwaliteit van leven leiden.
Belangrijke factoren die de prognose beïnvloeden:
- Ernst van de ziekte
- Respons op de behandeling
- Complicaties
- Levensstijl (roken, dieet, stress)
Colitis ulcerosa: De meeste mensen met colitis ulcerosa reageren goed op medicatie. Een proctocolectomie is een curatieve optie voor mensen met ernstige of onbehandelbare ziekte.
Ziekte van Crohn: De ziekte van Crohn is vaak moeilijker te behandelen dan colitis ulcerosa. Veel mensen hebben perioden van remissie (perioden waarin de ziekte inactief is) afgewisseld met perioden van opflakkeringen (perioden waarin de ziekte actief is). Chirurgie kan nodig zijn om complicaties te behandelen, maar de ziekte kan na de operatie terugkeren.
Statistieken: Volgens studies ervaren ongeveer 50-70% van de Crohn-patiënten binnen 5 jaar na de diagnose een terugkeer van de symptomen na een periode van remissie. Bij colitis ulcerosa is dit percentage iets lager, ongeveer 30-50%.
Conclusie
De ziekte van Crohn en colitis ulcerosa zijn beide serieuze aandoeningen die een aanzienlijke impact kunnen hebben op iemands leven. Hoewel ze veel symptomen delen, zijn de verschillen in locatie, diepte van de ontsteking en mogelijke complicaties cruciaal voor de diagnose en behandeling. Vroegtijdige diagnose en een persoonlijk behandelplan zijn essentieel om de symptomen onder controle te houden, complicaties te voorkomen en de kwaliteit van leven te verbeteren.
Als u vermoedt dat u IBD heeft, raadpleeg dan een arts. Een gastro-enteroloog kan u helpen bij het stellen van de juiste diagnose en het ontwikkelen van een behandelplan dat is afgestemd op uw individuele behoeften. Het is belangrijk om actief betrokken te zijn bij uw behandeling en regelmatig contact te onderhouden met uw zorgverleners.
Bekijk ook deze gerelateerde berichten:
- Hoe Heet Is De Kern Van De Aarde
- Pijn In Rug En Maagstreek
- Wanneer Mag Je Eten Tijdens Ramadan
- Bovenkaak Verbreden Voor En Na
- Wie Is De Mol 2024 Deelnemers
- Utrechts Dorp Waar Autorijden Volgens De Regels Loonde
- Wat Moet Je Doen Bij Een Shock
- Waarom Ik Van Jou Hou Boek
- Draait De Aarde Om De Zon
- Je Bedoeld Of Je Bedoelt
